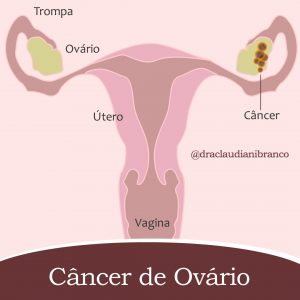
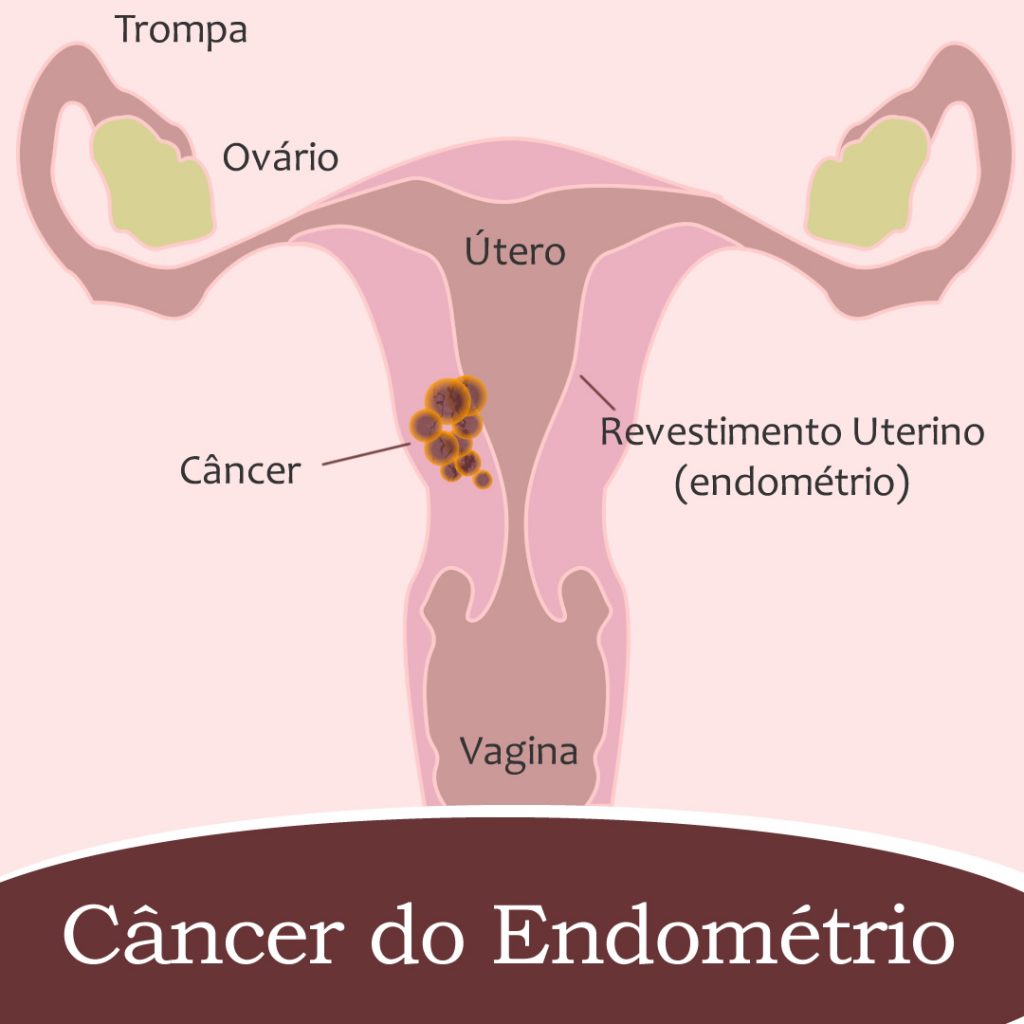
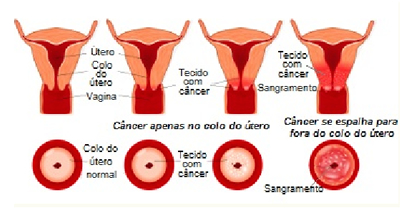
A Oncofertilidade é a especialidade médica que surgiu com o objetivo de manter a fertilidade de pacientes com câncer. A radioterapia, quimioterapia e cirurgias utilizadas no tratamento do câncer podem, muitas vezes, levar à infertilidade pela destruição de células dos ovários e testículos, por lesões ou pela retirada do útero.

Não havendo dúvidas da necessidade desses tratamentos para a sobrevivência dos pacientes, a preservação da chance de engravidar futuramente melhora a qualidade de vida pós-câncer.
A oncofertilidade para mulheres
Diversas mulheres em idade fértil e que foram diagnosticadas com câncer, se preocupam com o que acontecerá com sua fertilidade ao passarem por algum tratamento oncológico.
É necessário que a preservação de óvulos seja feita antes que o tratamento de câncer comece.
Atualmente existem opções disponíveis para preservar gametas do paciente em tratamento oncológico, além disso, algumas clínicas oferecem apoio emocional durante todo o processo para garantir que a qualidade de vida e o estado emocional da paciente melhore.
As opções para preservação da fertilidade feminina são:
- Criopreservação de óvulos – A técnica, que também pode ser chamada de criopreservação de oócitos, consiste no congelamento dos óvulos. Para realização da técnica, a mulher que fará o tratamento será submetida, através de medicamentos, a uma estimulação ovariana. Após a estimulação, os folículos ovarianos serão aspirados por via vaginal. Todo o processo acontece sob efeito de anestesia. Após a coleta dos óvulos, estes são congelados em temperaturas que chegam a 196º C negativos.
- Supressão medicamentosa da função ovariana – Em casos de pacientes oncológicos que optam pela preservação da fertilidade por meio de medicamentos, a técnica consiste em paralisar o funcionamento dos ovários da mulher durante o período que ela irá se submeter a quimioterapia. Os medicamentos que serão utilizados são da classe agonistas do GnRH, e vão ser ministrados por meio de injeções que podem acontecer em frequência mensal ou trimestral. A medicação tem por objetivo preservar os folículos e óvulos durante a quimioterapia. A necessidade de supressão dos ovários acontece porque o tratamento atinge células com alto nível de replicação celular, como os óvulos. As células que possuem essa característica serão atingidas, ou seja, tanto células cancerígenas como células saudáveis dos ovários.
- Criopreservação de tecido ovariano – A técnica deve ocorrer antes que o tratamento de quimioterapia seja iniciado. Nela, fragmentos do tecido ovariano serão coletados e criopreservados para um futuro transplante ou para maturação de folículos em laboratório. O processo se dá por meio de uma videolaparoscopia ou da própria cirurgia para o tratamento do câncer.
- Cirurgia para elevação dos ovários – A técnica deverá ser realizada antes do início da radioterapia. A cirurgia para elevação dos ovários busca retirar os ovários da direção dos raios da radioterapia quando o tratamento estiver previsto para a pelve da paciente.
A oncofertilidade para homens
O desejo de preservar a fertilidade também acontece em homens que irão passar por algum tratamento contra o câncer. É necessário que estes homens férteis busquem a oncofertilidade antes de se submeterem a um tratamento de quimioterapia ou radioterapia.
Para os pacientes masculinos, existem duas opções básicas para preservar a fertilidade: criopreservação dos espermatozóides e proteção dos testículos durante a terapia por radiação.
Nos casos de criopreservação dos espermatozóides, o sêmen do paciente será recolhido por meio de masturbação e poderá ser necessária a realização de mais de uma coleta com intervalo de 2 a 3 dias. Depois da coleta, o material genético será avaliado e em seguida preparado para o congelamento. A temperatura de congelamento costuma ser inferior a 196º C negativos.
A oncofertilidade para adolescentes e crianças
Informações sobre os tratamentos de oncofertilidade para crianças e adolescentes com diagnóstico de câncer podem ser mais complicadas de serem encontradas, ou ainda, menos discutidas e lembradas.
O câncer é uma doença que pode atingir pessoas de todas as idades, por isso, em casos de crianças ou adolescentes é necessário que a família do paciente, assim como o médico que acompanha o caso, reflitam sobre o futuro de sua fertilidade.
Isso acontece porque muitas pessoas que enfrentaram o câncer quando criança ou jovem, ao tornarem-se adultos gostariam de ter preservado a sua fertilidade para gerar um filho biológico.
Em muitos casos, a família do paciente não sabe que existem opções para que a fertilidade da criança que passará por algum tratamento oncológico seja preservada. Em outros casos, existe a necessidade de focar na saúde imediata do jovem e por isso as opções de preservação da fertilidade não são discutidas.
Também existem exemplos de pais que não se sentem confortáveis para conversar sobre questões de reprodução com seus filhos, e então os tratamentos de oncofertilidade nem são pensados.
É preciso entender que hoje em dia existem opções disponíveis para pacientes mais jovens ou crianças, como é o caso da preservação do tecido ovariano nas mulheres. Conversar com o médico e um especialista em fertilidade pode ser a chave para que, futuramente, o paciente tenha sua fertilidade preservada, influenciando na qualidade de vida quando ele se tornar adulto.
Quer esclaracer melhor a oncofertilidade? Agende uma consulta pelos canais abaixo: