O que é
O HPV (sigla em inglês para Papilomavírus Humano) é um vírus que infecta a pele ou mucosas (oral, genital ou anal) das pessoas, provocando verrugas anogenitais (na região genital e ânus) e câncer, a depender do tipo de vírus. A infecção pelo HPV é uma Infecção Sexualmente Transmissível (IST).
Formas de transmissão
A transmissão do HPV se dá por contato direto com a pele ou mucosa infectada. A principal forma de transmissão é pela via sexual, que inclui contato oral-genital, genital-genital ou mesmo manual-genital. Portanto, o contágio com o HPV pode ocorrer mesmo na ausência de penetração vaginal ou anal. Também pode haver transmissão durante o parto.
Como muitas pessoas infectadas pelo HPV não apresentam sinais ou sintomas, elas não sabem que têm o vírus, mas podem transmiti-lo.
Sinais e sintomas
A infecção pelo HPV não apresenta sintomas na maioria das pessoas. Em alguns casos, o HPV pode ficar latente de meses a anos, sem manifestar sinais (visíveis a olho nu), ou apresentar manifestações subclínicas (não visíveis a olho nu).
A diminuição da resistência do organismo pode desencadear a multiplicação do HPV e, consequentemente, provocar o aparecimento de lesões. A maioria das infecções em mulheres (sobretudo em adolescentes) tem resolução espontânea, pelo próprio organismo, em um período aproximado de até 24 meses.
As primeiras manifestações da infecção pelo HPV surgem, aproximadamente, entre dois e oito meses, mas pode demorar até 20 anos para aparecer algum sinal da infecção. As manifestações costumam ser mais comuns em gestantes e em pessoas com imunidade baixa.
- Lesões clínicas – apresentam-se como verrugas na região genital e no ânus (denominadas tecnicamente condilomas acuminados e popularmente conhecidas como “crista de galo”, “figueira” ou “cavalo de crista”). Podem ser únicas ou múltiplas, de tamanho variável, achatadas ou papulosas (elevadas e sólidas). Em geral, são assintomáticas, mas pode haver coceira no local. Essas verrugas, normalmente, são causadas por tipos de HPV não cancerígenos.
- Lesões subclínicas (não visíveis ao olho nu) – podem ser encontradas nos mesmos locais das lesões clínicas e não apresentam sinais/sintomas. As lesões subclínicas podem ser causadas por tipos de HPV de baixo e de alto risco para o desenvolvimento de câncer.
- Podem acometer vulva, vagina, colo do útero, região perianal, ânus, pênis (geralmente na glande), bolsa escrotal e/ou região pubiana. Menos frequentemente, podem estar presentes em áreas extragenitais, como conjuntivas e mucosas nasal, oral e laríngea.
Mais raramente, crianças que foram infectadas no momento do parto podem desenvolver lesões verrucosas nas cordas vocais e laringe (Papilomatose Respiratória Recorrente).
Prevenção
Vacinar-se contra o HPV é a medida mais eficaz de se prevenir contra a infecção. A vacina é distribuída gratuitamente pelo SUS e é indicada para:
- Meninas de 9 a 14 anos e meninos de 11 a 14 anos;
- Homens que vivem com HIV, transplantados de órgãos sólidos, de medula óssea ou pacientes oncológicos na faixa etária de 9 a 26 anos;
- Mulheres que vivem com HIV, transplantados de órgãos sólidos, de medula óssea ou pacientes oncológicos na faixa etária de 9 a 45 anos.
Ressalta-se, porém, que a vacina não é um tratamento e não apresenta eficácia contra infecções ou lesões por HPV já existentes. A vacina não previne infecções por todos os tipos de HPV, mas é dirigida para os tipos mais frequentes: 6, 11, 16 e 18.
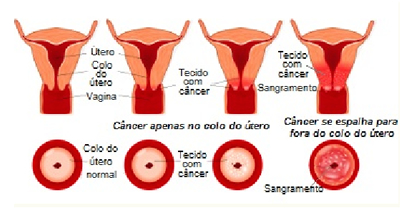
Exame preventivo do câncer de colo de útero: o câncer do colo do útero é causado principalmente pela infecção persistente por alguns tipos de HPV. O exame preventivo, também chamado de colpocitologia oncótica cervical ou Papanicolau, é o exame ginecológico preventivo mais comum para identificar lesões precursoras de câncer do colo do útero. Esse exame ajuda a detectar células anormais no revestimento do colo do útero, que podem ser tratadas antes de se tornarem câncer. O exame não é capaz de diagnosticar a presença do HPV; no entanto, é considerado o melhor método para detectar o câncer do colo do útero e suas lesões precursoras.
Quando as alterações que antecedem o câncer são identificadas e tratadas, é possível prevenir 100% dos casos. Por isso, é muito importante que as mulheres façam o exame de Papanicolau regularmente, mesmo que estejam vacinadas contra HPV.
Preservativo: o uso de preservativo (camisinha) nas relações sexuais é outra importante forma de prevenção do HPV. Contudo, o seu uso, apesar de prevenir a maioria das IST, não impede totalmente a infecção pelo HPV, pois muitas vezes as lesões estão presentes em áreas não protegidas pela camisinha (vulva, região pubiana, períneo ou bolsa escrotal). A camisinha feminina, que cobre também a vulva, é mais eficaz para evitar a infecção, se utilizada desde o início da relação sexual.
Parceria sexual: é fundamental que as parcerias sexuais sejam aconselhadas e examinadas. Pode acontecer de a infecção inicial ter ocorrido na parceria sexual que não apresente qualquer sinal ou sintoma. Dessa forma, faz-se necessária a realização de consulta para o casal.
Diagnóstico
O diagnóstico do HPV é atualmente realizado por meio de exames clínicos e laboratoriais, dependendo do tipo das lesões (clínicas ou subclínicas).
- Lesões clínicas – podem ser diagnosticadas por meio do exame clínico urológico (pênis), ginecológico (vulva/vagina/colo uterino), anal (ânus e região perianal) e dermatológico (pele).
- Lesões subclínicas – podem ser diagnosticadas por exames laboratoriais, como o exame preventivo Papanicolau (Citopatologia), colposcopia, peniscopia e anuscopia, e por meio de biopsias e Histopatologia, a fim de distinguir as lesões benignas das malignas.
Tratamento
O objetivo do tratamento das verrugas anogenitais (região genital e ânus) é a destruição das lesões. Independentemente da realização do tratamento, as lesões podem desaparecer, permanecer inalteradas ou aumentar em número e/ou volume.
Sobre o tratamento:
- Deve ser individualizado, considerando características (extensão, quantidade e localização) das lesões, disponibilidade de recursos e efeitos adversos.
- Os tipos de tratamento são químicos, cirúrgicos e estimuladores da imunidade.
- Podem ser domiciliares (auto aplicados: imiquimode, podofilotoxina) ou ambulatoriais (aplicados no serviço de saúde: ácido tricloroacético – ATA, podofilina, eletro cauterização, exérese cirúrgica e crioterapia), conforme indicação profissional para cada caso.
- Podofilina e imiquimode não devem ser usadas na gestação.
- O tratamento das verrugas anogenitais não elimina o vírus e, por isso, as lesões podem reaparecer. As pessoas infectadas e suas parcerias devem retornar ao serviço, caso se identifiquem novas lesões.
- Além do tratamento de lesões visíveis, é necessário que os profissionais de saúde realizem exame clínico anogenital completo, pois pode haver lesões dentro de vagina e ânus não identificadas pela própria pessoa afetada.
Precisa de mais informações? Agende uma consulta através dos canais abaixo: