O câncer de endométrio é um dos tumores ginecológicos mais frequentes. Acomete principalmente mulheres após a menopausa, em geral acima dos 60 anos. Apenas 20%, ou menos, das mulheres com câncer de endométrio estão na fase de pré-menopausa. Menos de 5% estão abaixo dos 40 anos de idade. O câncer de endométrio é um tumor altamente curável na maioria das mulheres.
Anatomia
O útero, que faz parte do sistema reprodutor da mulher, situa-se no centro da pelve, tem continuidade com a vagina e está preso à bacia através de lâminas de tecido conjuntivo, que são chamados de paramétrios. De cada lado do útero, passam duas estruturas tubulares, os ureteres, que levam urina dos rins para a bexiga.
Localização do útero.
O útero se divide em duas partes, a inferior ou colo do útero, que fica em contato com a cúpula da vagina, e a superior ou corpo uterino. O corpo do útero é constituído por uma camada muscular, mais externa, chamada miométrio, e por uma cavidade interna revestida por uma mucosa conhecida como endométrio, que descama e sangra durante a menstruação.
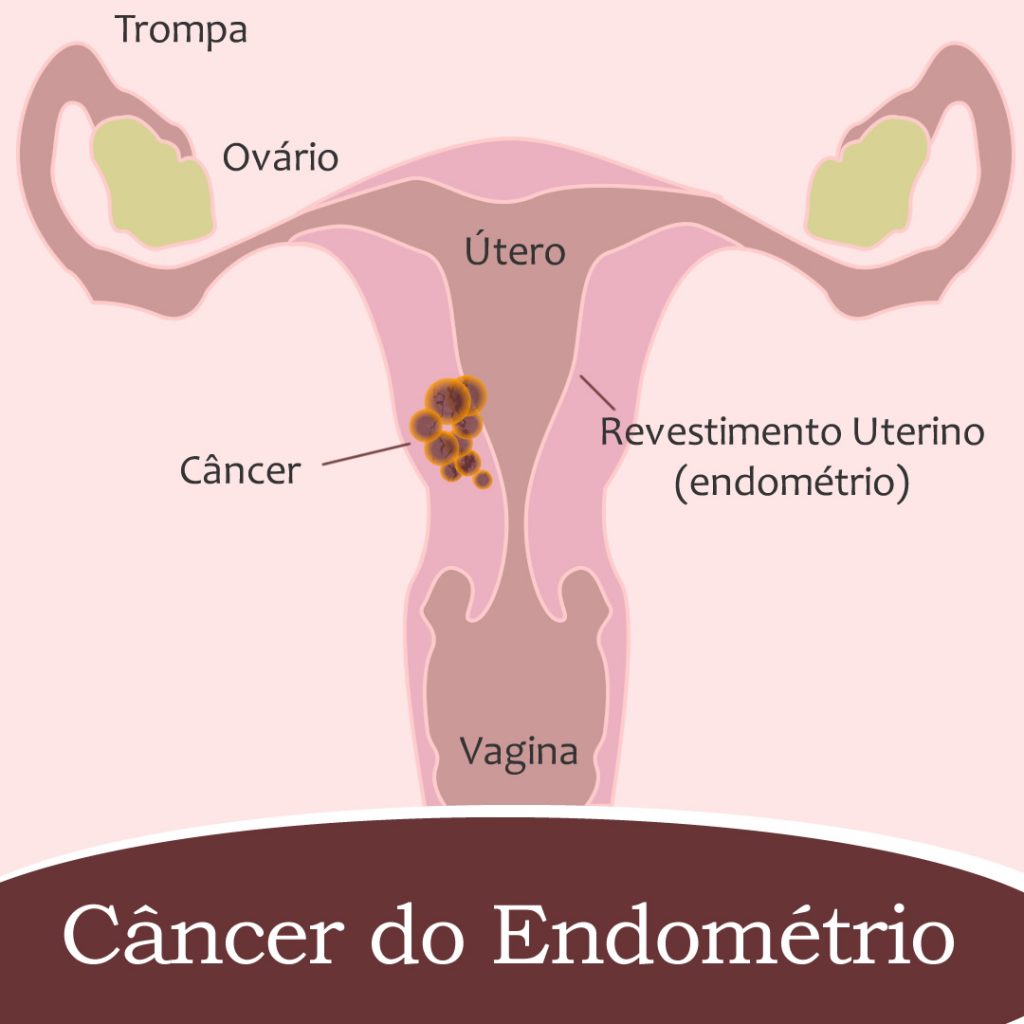
Na porção mais superior do corpo do útero estão localizadas as tubas uterinas, que são dois canais ligados aos ovários e no interior dos quais ocorre o processo de fertilização. Pequenos ligamentos colocam o útero em contato com os ovários.
Pode-se originar numa lesão pré-maligna (hiperplasia atípica) ou instalar-se já com características malignas. Caso não seja reconhecido a tempo, o tumor crescerá localmente e, além de infiltrar superficialmente a mucosa do endométrio, poderá penetrar em direção à camada muscular do útero, o miométrio.
Depois de atravessar o miométrio, o risco de as células malignas alcançarem os linfonodos da pelve e do abdômen será maior, e o tumor pode invadir os órgãos vizinhos: vagina, colo do útero, ovários, reto, sistema urinário e o interior do abdômen. Mais raramente, as células podem atingir vasos sanguíneos e se disseminar para pulmões, fígado e osso
Carcinoma endometrioide
É o tipo mais comum, responsável por 80% a 90% dos casos. Ele se forma a partir das glândulas presentes no endométrio e costuma ser pouco agressivo.
Carcinoma seroso-papilífero
Representa o segundo tipo mais comum: aproximadamente 8% de todos os tumores endometriais. Apresenta maior agressividade e maiores chances de metástases, exigindo tratamentos mais radicais.
Carcinoma de células claras
É responsável por 1% a 3% dos casos. Costuma ser mais agressivo, mesmo quando diagnosticado em fase precoce.
Sarcomas
Correspondem a aproximadamente 3% a 5% dos tumores do corpo do útero. Originam-se na musculatura do corpo uterino (miométrio) ou no tecido que sustenta o endométrio (estroma). Em geral, são mais resistentes à quimioterapia e à radioterapia. Os sarcomas uterinos podem ser divididos nos seguintes subtipos: leiomiossarcoma, carcinossarcoma, sarcoma indiferenciado, sarcoma estromal e adenossarcoma.
Consulte um ginecologista
No entanto, apesar de todas informações acima, é de suma importância você entrar em contato com um médico ginecologista. Agende uma consulta através dos canais abaixo: